近年来,免疫治疗在癌症治疗领域一路披荆斩棘,战功赫赫!挽救了大批晚期无药可救的癌症患者,最出名的就是美国前总统的黑色素瘤卡特因PD-1抑制剂派姆单抗(Pembrolizumab,可瑞达,英文名Keytruda)而无进展生存,现90多岁高龄仍很健康!
但是,是所有的癌症患者免疫治疗都有效吗?很遗憾,答案是否定的,不是所有癌症患者都这么幸运的。到底谁能对免疫治疗有效果呢?
目前获得FDA批准认可的免疫治疗标记物有MSI(dMMR)和PD-L1,可以评估免疫治疗药物用药获益与否。延伸阅读:预防癌症复发转移的利器--肿瘤捕手(CTC,循环肿瘤细胞),精准检测PD-L1表达情况。
免疫检查点抑制剂(Immune checkpoint inhibitor,ICI)是癌症患者的一种治疗方法,旨在防止癌细胞抑制人体的天然免疫反应,使其对抗肿瘤发展。不幸的是,对于一些患者来说,它并不像其他患者那样有效。
在寻求理解为什么会出现这种情况的过程中,医学科学家们一直在试图找出哪些患者会从这种治疗中获益,哪些患者不会。这样做可以为那些不会从中受益的患者节省宝贵的时间,让医生开出更有效的治疗方案。
那么,有了这两个预测免疫治疗效果标记物就够了吗?显然,远远不够。
1月15日在线发表于《Nature Genetics》的一项大型研究为肿瘤精准免疫治疗提供了非常重要的信息。美国纪念斯隆-凯特琳癌症中心(简称MSKCC)的研究人员发现肿瘤突变负荷(tumor mutational burden,TMB)是可以预测哪些患者最适合采用免疫检查点抑制剂治疗。研究人员在众多类型的癌症中发现一个普遍现象:癌细胞的突变水平越高,患者接受检查点抑制剂治疗后的生存率越高。
TMB是描述肿瘤中DNA缺陷率的数字,这是量化肿瘤中突变率的一种方式。简单来说就是肿瘤细胞携带的突变数量。非同义突变越多,肿瘤细胞产生的异常蛋白越多。不难理解,肿瘤突变负荷越高,产生的新抗原也越多,有更大的可能性激活免疫系统对肿瘤的识别。
本研究分析了1,662名接受ICI治疗的晚期癌症患者和5,371名非ICI治疗患者的临床和基因组数据,这些患者均接受了针对性的二代测序(MSK-IMPACT)。,这是目前为止规模最大的队列,并且涉及了非小细胞肺癌、黑色素瘤、肾细胞癌、膀胱癌、头颈癌等众多类型的癌症。
作为MSKCC的研究专家,他们使用的TMB检测工具自然是本家获得FDA批准的MSK-IMPACT了,这是美国纪念斯隆-凯特琳癌症中心的研发的二代测序(NGS)基因检测产品。
另一个获得美国FDA批准的二代测序工具是制药巨头罗氏公司的FoundationOne CDx,作为癌症治疗伴随诊断产品。可喜的是FoundationOne CDx已经登录中国,国内的癌症患者可以登录全球肿瘤医生网()了解FoundationOne CDx基因检测具体详情。
延伸阅读→→→
• 今天获批!FDA批准FoundationOne CDx用于肿瘤临床诊断
• 喜讯!FDA首款针对泛肿瘤全基因组检测FoundationOne CDx震撼登陆中国,这六点一定要知道!
• 肉瘤再可怕也敌不过Foundation基因检测找到靶向药!
!
我们言归正传,所有接受ICI治疗的1662名癌症患者都接受过至少一次免疫检查点抑制剂(atezolizumab,avelumab,durvalumab,ipilimumab,nivolumab,pembrolizumab,以及tremelimumab)的治疗,有些患者甚至接受的是两种免疫检查点抑制剂的联合治疗。中位随访时间为19个月。
在所有患者中,较高的体细胞TMB(即每个组织学中最高的那20%)与更好的总体存活率相关(图中蓝色和绿色曲线)。
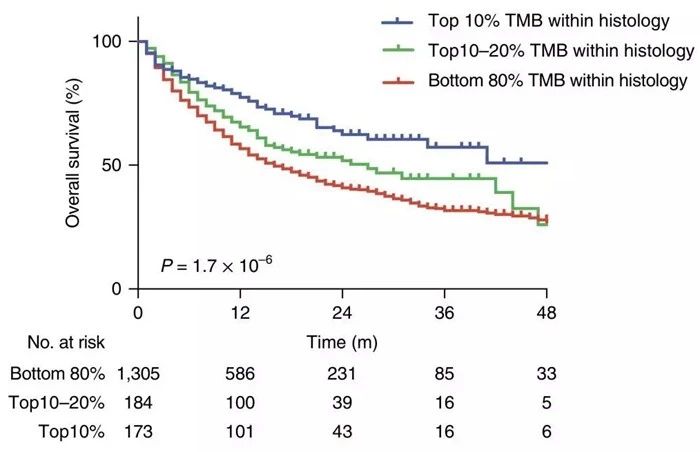
各类癌症类型中,TMB越高,患者接受免疫检查点抑制剂后的整体生存率越高
对于大多数癌症组织学,研究人员观察到较高TMB和改善的存活之间的关联,可改善生存期的TMB切点值在不同癌症类型之间存在显著不同的差异,也就是说,不同的癌症类型,预测免疫治疗效果的TMB值是不同的。

对不同种类的癌症和不同的用药方案分类分析,不同癌种TMB取值差异较大(依次分别是:全部样本;膀胱癌、乳腺癌(ER+、ER-)、不明原发灶癌、结直肠癌、食管癌、神经胶质瘤、头颈癌、黑色素瘤、非小细胞肺癌、肾癌;联合治疗、CTLA4类、PD1/PD-L1类)
研究至此,基本已经确定了TMB与免疫治疗、患者存活率之间的关系。不过研究人员还想到一个问题:是不是TMB高的患者对任何疗法响应都非常好,而与免疫检查点抑制剂本身无关呢?
这就要提到5371名没有接受免疫检查点抑制剂治疗患者的TMB与治疗效果之间的关系。数据显示没有接受免疫治疗的癌症患者,高TMB没有带来高的生存获益,也就是说,TMB高的癌症患者生存率提高,完全得益于免疫治检查点抑制剂疗的功劳。重要结论:TMB确实只是免疫治疗的有效标志物。
目前,全球上市的免疫检查点抑制剂PD-1或PD-L1抑制剂共5个,分别是
O药:Opdivo(纳武单抗,Nivolumab)、
K药:Keytruda(派姆单抗,Pembrolizumab)、
T药:Tecentriq(阿特朱单抗,Atezolizumab)、
I药:Imfinzi(德鲁单抗,Durvalumab)、
B药:Bavencio(Avelumab)。
CTLA-4仅1个,是yervoy(伊匹单抗,ipilimumab)
其中,派姆单抗和纳武单抗,这两种药物在国内已经获批,国内患者可以根据病情进行选择用药!此外,2018年有两款国产PD-1抑制剂获批,分别是:君实生物的特瑞普利单抗和信达生物的信迪利单抗。
中国批准上市的PD-1/PD-L1类药物

虽然2018年国内获批的很多PD-1免疫治疗药物,给晚期癌症患者带来了新的希望,但是不能忽视此类药物的免疫毒性,以及给患者带来的高昂经济成本。
这类药可以挽救癌症患者生命,并不是所有患者都有效,精准地找到能获益的目标患者才是癌症免疫治疗领域研究的重中之重。
本研究结果为癌症免疫治疗获益评估研究,奠定了理论基础,TMB是一个很有优势的预测标记物,虽然TMB也没有解决所有的问题,但这项重磅研究,给未来的探索指明了方向。
https://www.nature.com/articles/s41588-018-0312-8
https://medicalxpress.com/news/2019-01-tumor-mutational-metric-response-checkpoint-inhibitor.html








































 首页
首页 咨询
咨询 方舟新药
方舟新药 营养商城
营养商城