过继性细胞免疫治疗,过继细胞免疫治疗,过继细胞疗法研究进展(TIL,TCR,CAR-T,NK)
手术,放疗和化疗是癌症治疗的三大基石,可迅速清除大量的肿瘤细胞,降低体内肿瘤细胞负荷,但实际上任何一种单一疗法都无法彻底清除体内癌细胞。
伴随着封闭免疫负调控的抗CTLA-4,抗PD-1抗体和CAR-T疗法在肿瘤研究中获得的显著疗效,免疫疗法掀起了癌症治疗的一场革命,这种疗法能持久清除残留在体内的少量的、播散的肿瘤细胞,且能提高机体因放、化疗而受损的免疫功能,与常规三大疗法联合应用显示出互补的优势。
经过大量临床实践,免疫治疗在多种肿瘤治疗中展示了其良好的应用前景,可以提高治疗效果,延长生存时间,改善肿瘤患者的生活状态,提高生活质量,有望达到长期带瘤生存或彻底无进展生存肿瘤的目标。
免疫治疗的分类
很多人认为免疫疗法就是提高免疫的疗法,实际上远不只这么简单。目前肿瘤的免疫治疗分为四大类:免疫检查点抑制剂(PD-1/L1),肿瘤疫苗(provenge,cimavax),过继性免疫细胞治疗(CAR-T)以及非特异性免疫调节剂。
其中,过继细胞疗法,也称为细胞免疫疗法,是免疫治疗的一种,通过直接分离我们自己的免疫细胞并简单地扩展其数量,或者对我们的免疫细胞进行基因改造(通过基因疗法)以增强其抗癌能力。全球医疗界对过继性细胞免疫疗法的新研究、新突破、新认识,也使其身份逐渐从“非主流疗法”向“标准疗法的辅助疗法”过渡。
什么是癌症的过继细胞免疫治疗
过继性免疫细胞治疗技术是通过采集人体自身免疫细胞,经过体外培养,使其数量扩增成千倍增多,或增加靶向性杀伤功能,然后再回输到患者体内, 从而来杀灭血液及组织中的病原体、癌细胞、突变的细胞。
过继性免疫细胞疗法并不直接用外力攻击癌细胞,但它通过培养和处理患者体内的免疫细胞来攻击和处理癌细胞与传统疗法有很大的不同。 使用自己的细胞没有明显副作用,它们也可以与三种主要治疗方法相结合,协同治疗,提高的癌症患者的生存率。
过继细胞免疫治疗的分类
正常情况下,我们的免疫系统能够识别和消除已被感染或受损的细胞以及已癌变的细胞。这是因为我们体内被称为杀伤性T细胞的免疫细胞能够试别癌细胞表面称为抗原的标记物。过继性细胞免疫疗法主要利用了这种天然能力,可以通过不同的方式进行治疗。
1)非特异性疗法:没有明确的免疫细胞靶点,是从整体上提高人体免疫力而达到缓解肿瘤症状的非特异性疗法,如NK细胞疗法,
2)特异性疗法:具有明确的靶点和机制,能通过激活或者抑制明确靶点来实现免疫系统对肿瘤的免疫激活,如TCR、CAR疗法。
今天我们重点讲解下目前国际上取得重大研究进展的四类过继性细胞疗法。
肿瘤浸润淋巴细胞(TIL)治疗
工程T细胞受体(TCR)治疗
嵌合抗原受体(CAR)T细胞疗法
自然杀手(NK)细胞疗法
注:树突细胞(DC)细胞也可作为过继性免疫治疗,但是树突状细胞抗肿瘤特性与疫苗原理一致,因此近年来在临床中更多的被称为树突细胞疫苗,我们将单独整理介绍。
01、肿瘤浸润淋巴细胞(TIL)治疗
当癌细胞入侵时,我们自身的免疫系统会试图打败体内蔓延的肿瘤。癌症患者体内也存在大量T细胞,这些T细胞是人体中最强大的免疫细胞,分为几种类型,其中特别是“杀手” T细胞,能够以非常精确的方式识别和消除癌细胞。但遗憾的是,这些T细胞必须先被激活才能有效杀死癌细胞,然后必须能够将该活性维持足够长的时间以维持有效的抗肿瘤反应。同时肿瘤患者体内没有足够的T细胞。
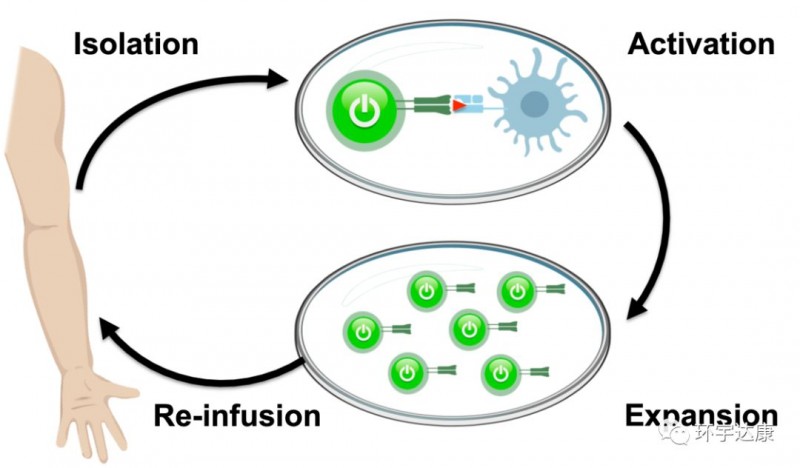
在癌症的早期阶段,免疫系统试图通过动员淋巴细胞的特殊免疫细胞来攻击肿瘤。淋巴细胞具有识别和攻击肿瘤流量的能力,并深入肿瘤。这些细胞被称为肿瘤浸润淋巴细胞(TIL),是由免疫界泰斗Rosenberg及其团队发现的。
Rosenberg博士认为它们才是深入到敌军内部打击能力最强的免疫细胞,但是由于一些原因(比如肿瘤微环境和PD-1),他们的功能受到了抑制,不能在肿瘤组织中有效的杀伤肿瘤细胞。但是,科学家通过一些体外培养方法把这些肿瘤组织中的某类型的淋巴细胞富集起来,再回输给患者,就能够发挥抗肿瘤作用,而且联合PD-1效果会更好。这就是肿瘤浸润淋巴细胞TILs疗法。
TILs疗法的原理
首先免疫细胞来源不同,TIL的免疫细胞来自于肿瘤组织,而其他细胞免疫疗法大部分来取自血液,这直接决定了免疫细胞识别肿瘤的能力。据估计,肿瘤里分离出的免疫细胞,有60%以上能识别肿瘤,而血液里面分离的免疫细胞,不到0.5%。
其次,这种新型的疗法不是简单的扩增回输,而是要确定患者病例中特定的突变。之后利用突变信息找到能够最有效瞄准这些突变的T细胞,最后提取出专门患者肿瘤中细胞突变的T细胞,这些细胞具有精准识别癌细胞的能力。
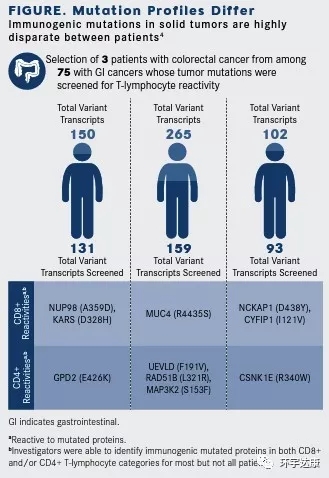
Rosenberg对常见胃肠道癌的患者的研究证明了不同患者之间免疫应答的独特性。通过对75位患者的生物学样本进行全外显子测序,确定了124个新抗原的TIL。他们发现,83%(62)的患者培养的TIL能够试别自体肿瘤细胞表达的1.6%的体细胞突变。99%的新抗原决定簇在每个癌症患者中都是完全不同的。因此,必须从每个癌症患者中取出细胞,确定哪些细胞可以真正识别和攻击癌症,将这些细胞进行培养,扩增才能起到治疗效果,这是非常复杂的。
第三,这些免疫细胞经过体外培养后,重新注入到患者体内。同时,研究团队联合使用了免疫增强药物白细胞介素2和另一种“明星抗癌药”PD-1抑制剂Keytruda,Keytruda即属于另一种免疫疗法免疫检查点阻断,在某些癌症中有显著的效果。
基于上述操作过程,该新疗法被认为是为患者“量身定制”。
第三,这些免疫细胞经过体外培养后,重新注入到患者体内。同时,研究团队联合使用了免疫增强药物白细胞介素2和另一种“明星抗癌药”PD-1抑制剂Keytruda,Keytruda即属于另一种免疫疗法免疫检查点阻断,在某些癌症中有显著的效果。
基于上述操作过程,该新疗法被认为是为患者“量身定制”。
TILs疗法的研究进展
01、首个实体瘤细胞免疫疗法获FDA突破性疗法称号
2019年6月,FDA批准肿瘤浸润淋巴细胞(TIL)治疗方法LN-145为突破性的治疗指定,这是用于实体瘤的细胞免疫疗法首次获此殊荣,相信距离上市也仅是时间问题,一旦FDA批准,这将是首款用于实体瘤的细胞免疫疗法,将给癌症患者带来巨大的生存获益。
FDA此次授予是基于正在进行的第二阶段innovaTIL-04(C-145-04)积极的试验的数据,摘要数据显示,晚期宫颈癌患者的TIL治疗总体反应率(ORR)为44%。
在2019年2月4日的数据截止时,有27名可评估的患者。
结果显示:
44%(12名)的患者有效果,包括1名完全应答,9名部分应答和2个未确认的部分应答;
疾病控制率为89%;
中位随访时间为3.5个月,12例患者中有11例持续应答;
没有任何严重的副作用发生。
疾病控制率89%!首个迎战实体瘤的细胞免疫疗法获FDA突破性疗法称号
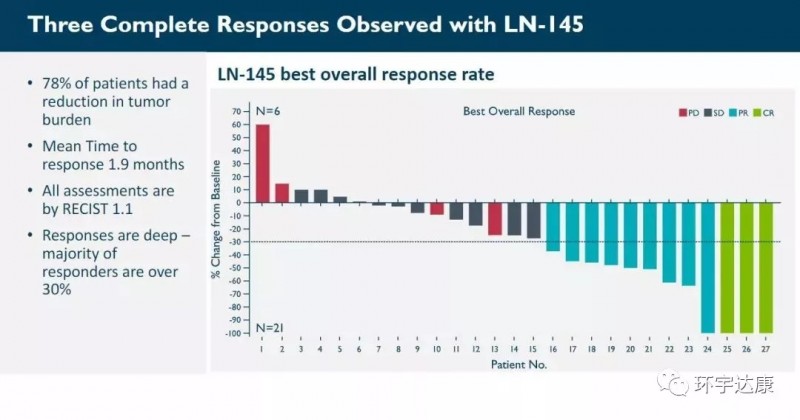
02、疾病控制率80%,晚期黑色素瘤的新希望
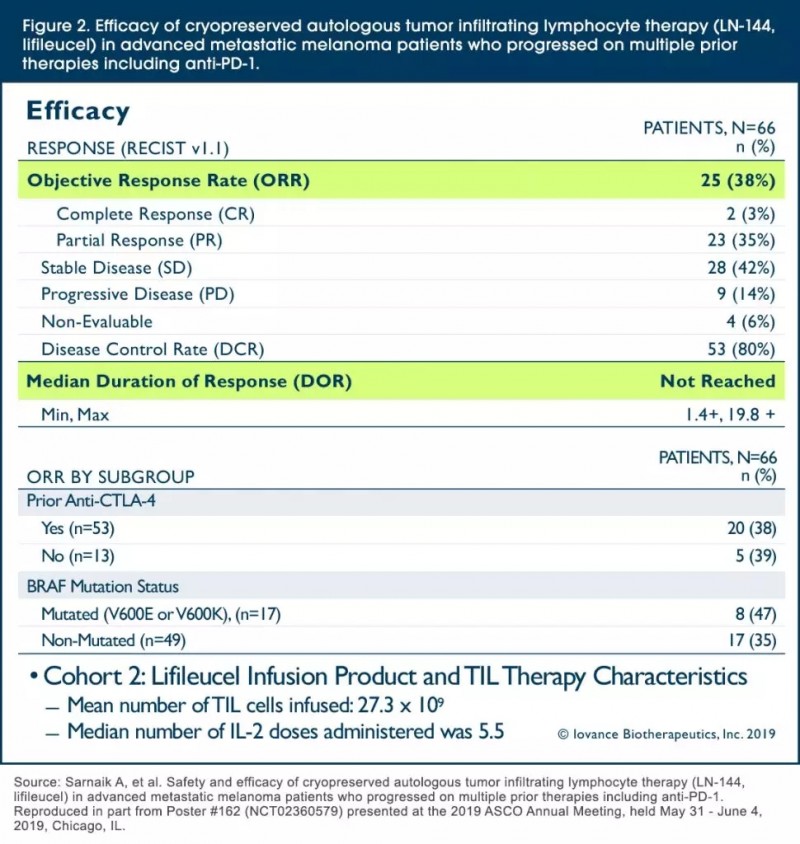
LN-144是由Iovance公司近期研发的基于自体肿瘤浸润淋巴细胞(TIL)的另一种专门针对黑色素瘤的免疫疗法,这是一种基于T细胞的过继性细胞疗法(ACT)。此外过继性细胞疗法还有大家知道的用T细胞受体(TCR)或基因工程改造表达嵌合抗原受体(CAR)的自体T细胞,回输到患者体内以诱导自身免疫的抗肿瘤作用。
在一项的2期临床试验结果显示,66例接受过PD-1治疗晚期黑色素瘤患者的试验中:疾病控制率(DCR)高达80%;客观缓解率达到38%,包括2例(3%)完全缓解,23例部分缓解(35%)和28例(42%)病情稳定;中位随访时间为8.8个月,未达到中位反应持续时间。
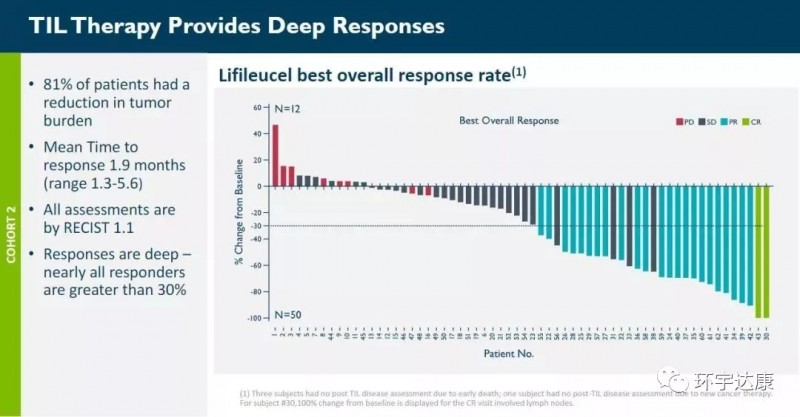
更引人注目的是,患有PD-L1阴性的患者也有响应,这说明对免疫检查点抑制剂无效的患者仍能获益于TIL疗法。
对于PD-1治疗后进展的患者,几乎没有其他治疗选择,这种治疗方案的效果几乎无与伦比。
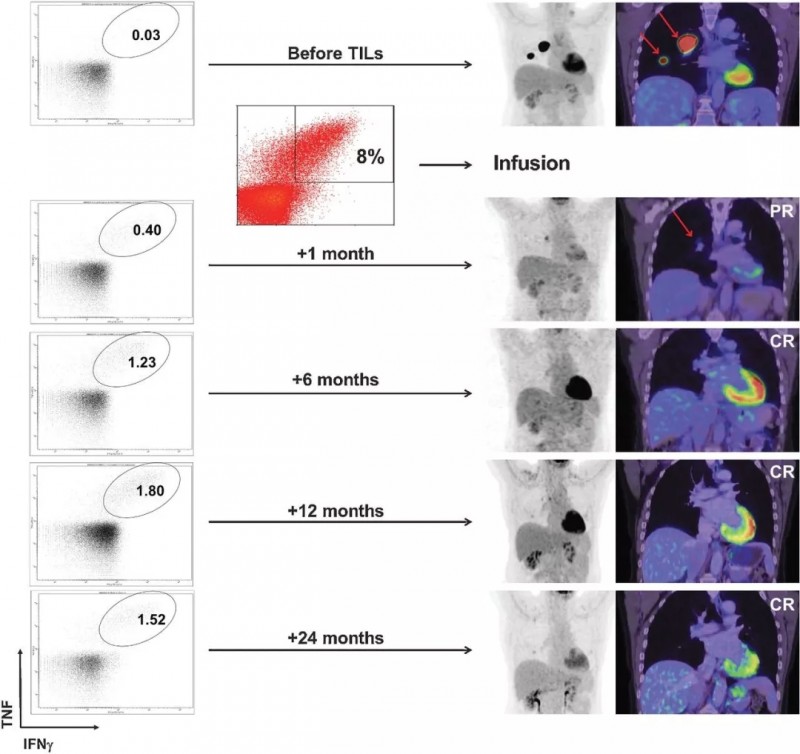
一位晚期黑色素瘤患者肿瘤在治疗前出现广泛转移,在接受TILs疗法后一个月病灶明显缩小,治疗6个月达到完全缓解,治疗两年后仍然处于完全缓解状态,并且体内持续存在肿瘤反应性CD8 + T细胞。
02、工程T细胞受体(TCR)治疗
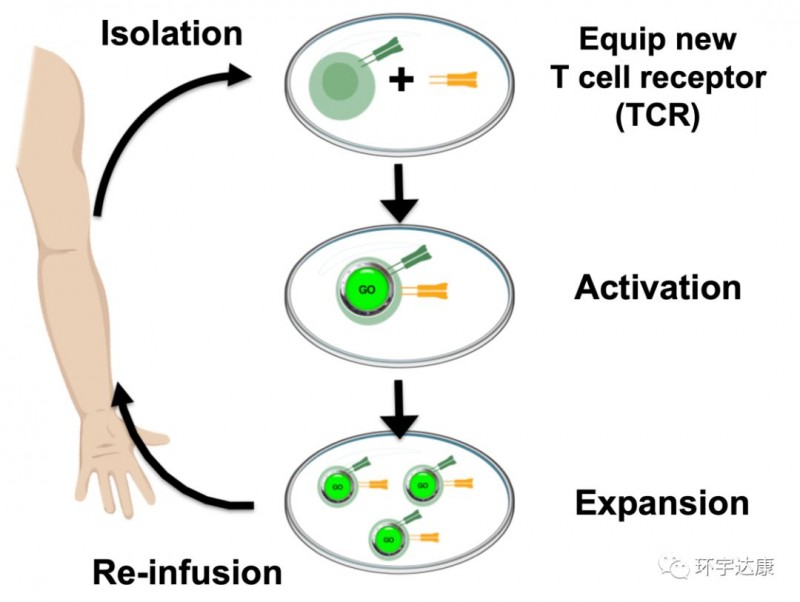
不幸的是,并非所有患者都有能够识别出肿瘤的T细胞。对于这些患者,医生可以采用一种称为工程T细胞受体(TCR)治疗的方法。
这种方法通过从患者身上获取T细胞,激活和扩增这部分抗肿瘤T细胞的同时,还可以为T细胞配备新的T细胞受体,使其能够试别特定的癌症抗原。医生可以通过这种方法为每个患者的肿瘤和不同类型的T细胞选择最合适的靶点进行工程改造,可以使治疗个体化,并为患者提供更大的缓解希望。
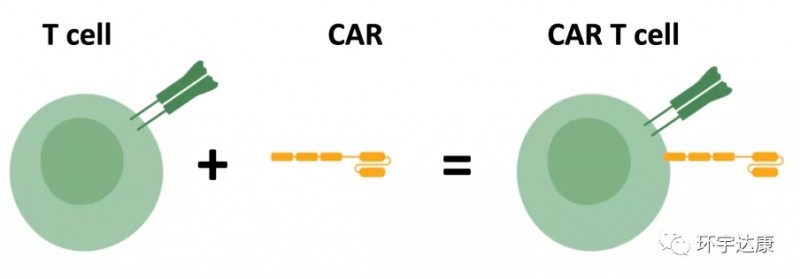
03、嵌合抗原受体(CAR)T细胞疗法
提到大名鼎鼎的CAR-T,几乎无人不知,CAR-T是近两年涌现出的“无进展生存性”抗癌疗法。目前,FDA已批准两款CAR T细胞疗法:
Axicabtagene ciloleucel(Yescarta®):靶向CD19的CAR T细胞免疫疗法;批准用于淋巴瘤患者
Tisagenlecleucel(Kyrmriah®):靶向CD19的CAR T细胞免疫疗法;批准用于白血病和淋巴瘤患者
这些治疗方法已经证实可以诱发的显着反应 - 即使是生存期仅仅几个月的晚期癌症患者也可以完全根除,在某些情况下强烈响应持续数月甚至数年。
刚刚提到的TIL和TCR治疗只能在当抗原与MHC结合时,呈递癌细胞的抗原才能靶向和消除癌细胞。而当科学家为患者的T细胞配备称为CAR(CAR代表嵌合抗原受体)的合成受体时,这一瓶颈终于被突破。
CAR的主要优势在于,即使不通过MHC将抗原呈递到表面,它们也能与癌细胞结合,这会使更多的癌细胞容易受到攻击。但是,CAR T细胞只能识别自身在细胞表面自然表达的抗原,因此潜在的抗原靶标范围比TCR少。
鉴于其功能强大,研究人员正在针对多种癌症类型探索新型的CAR。
新型B7-H3实体瘤CAR-T疗法
(髓母细胞瘤/肾母细胞瘤/尤文肉瘤/横纹肌肉瘤)
近期来自斯坦福医学院的Majzner教授团队研发了全新一代针对实体肿瘤的CAR-T疗法,这种特殊的CAR T细胞疗法之所以被誉为最有希望的疗法之一,是因为它靶向一种在很多实体肿瘤中高水平存在的抗原--B7-H3,包括一些儿童癌症。
迄今为止,关于B7-H3 CAR T细胞疗法的数据令人鼓舞,并且没有报告治疗相关的严重副作用。
随着早期临床试验的计划,很快就会对B7-H3 CAR T细胞的潜在临床价值进入人体临床试验。
新型胰腺癌间皮素CAR-T疗法
在宾夕法尼亚大学,Beatty的实验室开发了一种特异性针对间皮素的CAR。研究发现,几乎所有的胰腺癌组织都过量产生一种叫做间皮素(mesothelin)的蛋白,针对该蛋白设计的Car-T细胞,能很好的识别并攻击胰腺癌细胞。
这种理论已经在小鼠试验中得到了完美的证实,接受普通T细胞治疗的胰腺癌小鼠平均生存54天。而接受间皮素引导T细胞治疗的动物平均生存96天,提高了78%!
在2019年美国临床肿瘤学会上公布的结果显示,共有6名难治性转移性胰腺导管腺癌患者成功入组,并且所有患者都接受过2次或更多次治疗。这些患者每周输注间皮素 CAR T细胞3次,总共9次剂量。结果显示有2名患者的稳定疾病,其无进展生存时间为3.8个月和5.4个月。
因此,这种新型疗法在胰腺癌患者中是具有生物学活性,目前这项研究仍在临床进试验中(NCT03323944)。
中国研发国际上首个靶向Claudin18.2的CAR-T疗法
Claudin18.2(CLDN18.2)是一种胃特异性膜蛋白,被认为是胃癌和其他癌症类型的潜在治疗靶点。基于此,中国研究人员开发了国际上首个针对 Claudin18.2 的 CAR-T 细胞。
2019 ASCO年会上公布的数据显示,靶向claudin18.2 CAR T细胞治疗12例转移性腺癌(胃癌7例,胰腺癌5例),未发生严重不良事件、治疗相关死亡或严重神经毒性。
11例评估对象中:1例(胃腺癌)完全缓解;3例(胃腺癌2例胰腺腺癌1例)部分缓解;5例病情稳定;2例病情进展;总客观缓解率为33.3%。
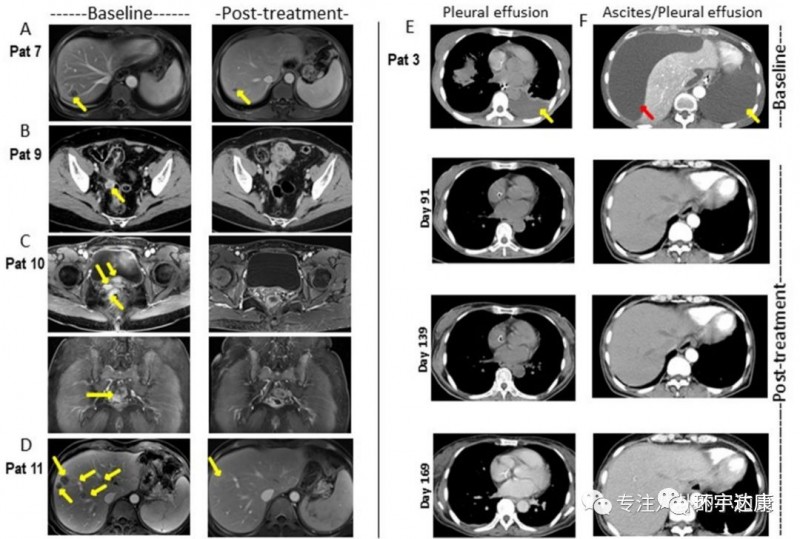
并且,CAR-Claudin18.2 T 细胞治疗胃癌的临床前研究成果显示,靶向Claudin18.2的CAR-T细胞在小鼠模型中可以完全清除胃肿瘤,且没有发生脱靶毒性。
好消息是,这项试验已经率先由国内胃肠道肿瘤享负盛名的北京大学肿瘤医院胃肠肿瘤科开展,评估自体人源化抗claudin18.2嵌合抗原受体T细胞在晚期实体瘤中的安全性及功效。想参加的患者可以按要求将病历资料提交至全球肿瘤医生网医学部进行评估。
04、自然杀手(NK)细胞疗法
NK细胞全名自然杀伤细胞(Natural Killer cell,NK),在核心的细胞军团中与T、B细胞并列的第三类群淋巴细胞。NK细胞存在于人的血液当中,是“第一反应者”,它就像是一直在体内执勤的巡警,随着血液到处跑,在巡逻时,NK细胞不断接触其他细胞,一旦发现体内出现异常细胞,马上稳、准、狠等一时间处理掉。他们在T细胞部署之前攻击并在靶细胞膜上释放含有穿孔素和颗粒酶的细胞毒性颗粒,引发癌细胞自我毁灭。它们还可以消除体内循环的癌症干细胞,有助于预防转移。
临床上正在探索的一种应用涉及为这些NK细胞配备靶向癌症的CAR。
近期,根据德克萨斯大学安德森分校癌症中心 I / IIa期试验的结果,以CD19为靶点的脐血来源的嵌合抗原受体(CAR)自然杀伤(NK)细胞疗法治疗使患有复发性或难治性非霍奇金淋巴瘤(NHL)和慢性淋巴细胞性白血病(CLL)的患者出现临床缓解,并且没有重大毒性反应。该试验结果发表在《新英格兰医学杂志》上。
在参与该研究的11位患者中,有8位(73%)对治疗有反应,其中7位完全缓解,这意味着他们在中位随访13.8个月时无疾病迹象。
输注后1个月内对CD19 CAR NK细胞疗法的反应明显,并且在输注后1年内确认了这项治疗的持久性。
这是一种新型的疗法,首先需要从脐带血库中存储的脐带血中分离出NK细胞,并对它们进行基因工程改造,引入可识别癌细胞表面靶标的CAR。这些CAR NK细胞回输给患者。
与CAR-T疗法相比,其最大的优势在于不会引起移植物抗宿主病(GVHD),这是一种在CAR-T疗法中常见的由供体T细胞攻击受体中的健康细胞引起的破坏性疾病。由于NK细胞不会引起GVHD,因此可以将它们从供体提供给接受者,而无需进行匹配。这意味着您可以从一个供体中制备多个剂量的CAR NK细胞来治疗多个患者。 从诊断到癌症治疗的时间大大缩短。
免疫肿瘤学的潜力刚刚开始实现。揭开更多的冰山将会更加详细地了解如何控制免疫反应,以及将将这些治疗手段用于临床获得益处。每天我们能看到更多的进展,我们相信这种治疗方法将在未来几年攻克更多的瓶颈,取得重大突破,让我们共同期待。
附:
正在临床试验中评估的过继性细胞疗法靶标
BCMA:一种成熟的B细胞上天然发现的重要信号受体。常在淋巴瘤和骨髓瘤细胞表达
CD19:在几乎所有B细胞的表面均存在的一种受体,可影响其生长,发育和活性。常在白血病,淋巴瘤和骨髓瘤细胞表达
CD22:主要存在于成熟B细胞表面的受体;常在白血病和淋巴瘤细胞表达
CD30:在某些类型的活化免疫细胞上表达的受体;常在白血病和淋巴瘤细胞表达
CD33:一种在多种类型的免疫细胞上发现的表面受体;常在白血病细胞表达
CD56:在神经元和自然杀伤免疫细胞上均发现的蛋白质
CD123(也称为IL-3R):一种在免疫细胞上发现的受体,参与增殖和分化,通常在白血病和淋巴瘤细胞表达
CEA:一种通常在出生前就产生的与细胞粘附有关的蛋白质;通常在癌症中异常表达并可能促进转移
EBV相关抗原:由爱泼斯坦-巴尔病毒(EBV)感染的癌细胞表达的外来病毒蛋白
EGFR:一种控制细胞生长的途径,经常在癌症中发生突变GD2:一种控制细胞生长,粘附和迁移的途径,通常在癌细胞中异常高表达
GPC3:一种细胞表面蛋白,被认为与调节生长和细胞分裂有关
HER2:一种控制细胞生长的途径,通常在某些癌症(尤其是乳腺癌)中过表达,并且与转移相关
HPV相关抗原:癌细胞表达的外来病毒蛋白,由于感染人乳头瘤病毒(HPV)而发展
MAGE抗原:产生这些蛋白质的基因通常在成年细胞中被关闭,但可以在癌细胞中重新激活,将其标记为免疫系统异常
间皮素:一种蛋白质,通常在癌症中过度表达,可能有助于转移
MUC-1:一种糖衣蛋白,通常在癌症中过表达
NY-ESO-1:一种蛋白质,通常仅在出生前才产生,但经常在癌症中异常表达
PSCA:一种在多种细胞类型中发现的表面蛋白,通常在癌细胞中过表达
PSMA:一种在前列腺细胞上发现的表面蛋白,通常被前列腺癌细胞过度表达
ROR1:酪氨酸激酶样孤儿受体,大多数在出生前而不是在成人组织中表达,但通常在癌症中异常表达,并可能促进癌细胞转移并防止癌细胞死亡
WT1:一种促进癌症进展的蛋白质,在癌症患者尤其是白血病患者中异常表达参考资料:
https://www.cancerresearch.org/immunotherapy/treatment-types/adoptive-cell-therapy#nk








































 首页
首页 咨询
咨询 方舟新药
方舟新药 营养商城
营养商城