质子治疗强过传统放疗,实现精准爆破
放射治疗是癌症治疗的主要方法,据统计,约70%的恶性肿瘤患者在疾病发展的不同阶段需要放疗控制,约有40%的恶性肿瘤可以用放疗根治。
其中,光子放疗是治疗恶性肿瘤的一种常见方式。然而光子穿射人体组织后的剂量随入射深度的增加呈指数形式衰减,所以在利用光子放射治疗肿瘤时,肿瘤靶区组织及其周围的正常组织都会受到严重的损伤。无论采用立体定向还是三维适形调强等方式,肿瘤细胞周围的正常组织细胞都会受到较高的辐射剂量,进而导致人体出现严重的并发症和后遗症。
有时,为了使周围正常组织受到的照射剂量不超过其剂量阈值,不得不限定治疗的安全剂量,结果不仅导致肿瘤细胞不能被根除,同时还为肿瘤细胞再次复发扩散创造了机会。
完成肿瘤放射"质的飞跃"!带你认识放疗界的扛把子——质子治疗
肿瘤放疗的基本准则是提高肿瘤靶区的放射剂量,同时更好地保护肿瘤周围的正常组织器官。质子治疗(PBT)能更好地体现这一准则,是目前全球最先进的放疗技术之一,其特有的Bragg峰和优越的相对生物学效应,可给予肿瘤靶区最大剂量,同时降低肿瘤周围正常组织器官的接受剂量,实现对肿瘤靶区的“定向爆破”,提高肿瘤的局部治疗率和控制率,优于传统光子治疗。
国内某知名质子治疗中心(图片未经授权不得转载)
与普通射线相比,粒子射线是精确制导导弹和普通炸弹的区别,就像射线长了眼睛,专门往指定的地方发威。质子治疗的原理就类似中国传统武侠小说中一种厉害的武功——“隔山打牛”,高手揍人,表面毫发无损,却已打到要害。
对于常见的癌种,质子治疗在前列腺癌、乳腺癌、肺癌、食道癌、头颈癌中枢神经系统癌症等方面的疗效格外显著。一些患者的肿瘤位置特殊,采用手术治疗可能会损伤重要器官,质子治疗可以在保证治疗效果的同时保护患者的重要器官及其功能,提高患者后续的生活质量。多项研究已经证实,与光子放疗相比,质子治疗极大减少了传统放疗后引发的恶心、呕吐、食欲不振等症状,全程无痛,儿童、老年患者或体质虚弱的患者也能接受治疗。治疗后也不太会妨碍恢复正常社会生活和日常生活,能维持良好的生活质量。质子治疗尤其适用于肿瘤位置特殊,复发率较高的患者,可以降低复发率。
若有意向采用质子治疗的患者可通过无癌家园医学部提交病理报告、治疗经历及住院小结等资料初步评估是否可以采用此疗法。
目前,我国多地医院陆续开始打造一批质子中心,可收治的病种已拓展到40余种!接下来,无癌家园小编就给各位癌友们列举下质子治疗区别于传统光子放疗在各大主要癌种中的治疗优势!
质子治疗前列腺癌
前列腺癌是男性中最常见的癌症。由于前列腺癌患者具有较高的长期生存率,因此最大限度地减少治疗相关的毒性[胃肠道 (GI) 和/或泌尿生殖系统 (GU)] 并保持生活质量 (QoL) 是治疗的主要目标。
一项基于国家医疗保险数据库的多机构研究结果表明,与调强放射治疗(IMRT)相比,质子放射治疗治疗6个月的泌尿生殖系统疾病发病率显著降低。一项基于索赔的倾向匹配研究还表明,在年轻前列腺癌患者中,与 IMRT 相比,质子放射治疗与较低的泌尿系统发病率和勃起功能障碍发生率相关,但治疗后2年的肠道发病率较高(< 65 岁) 。一项病例匹配的提供者报告的结果研究也显示,对于局部前列腺癌患者,尽管计划对膀胱和膀胱的剂量,但在 5 年内的急性或晚期 ≥ 2 级 GI 或 GU 毒性率方面,被动散射质子治疗 (PSPT)和 IMRT 之间无显著差异,但PSPT组的直肠显著缩小。
此外,针对 T1-3N0-1M0 期前列腺癌患者的治疗,质子治疗比传统光子治疗产生的2级胃肠道毒性发生率更低。基于国家癌症数据库的一项倾向匹配研究报告称,对于 T1-3N0-1M0 期前列腺癌患者,质子治疗比光子治疗(3D适形放射治疗/IMRT)实现了更高的10年总生存期!
质子治疗乳腺癌
乳腺癌是女性最常诊断出的癌症,2020就新发病例而言,最常见的癌症位于首位的是乳腺癌,高达226万例,超过了肺癌的221万,这代表着乳腺癌代替肺癌成为全球第一大癌症。
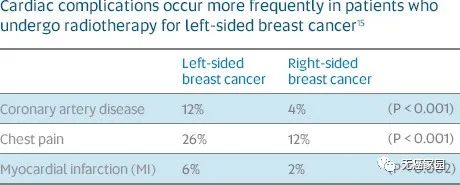
《新英格兰杂志》发表的一篇文章表明放疗能够让女性罹患心脏疾病的风险提高7.4%,另外一项发表在《JAMA Internal Medicine》上的文章表明放疗能够让女性发生心梗的风险提高3.5%,而靠近心脏的左侧乳腺癌患者的风险最高。
相比之下,质子治疗的高能量质子束只会进入肿瘤,不会伤到周围正常细胞,更不会危及邻近的心脏器官,让乳腺癌治疗,不再担忧伤“心”的问题。
尤其是既往患有心肺疾病、年龄女性和具有遗传性乳腺癌风险的患者可从质子治疗中获益。对于局部晚期乳腺癌,质子治疗同样具有剂量学优势。
法国诺曼底大学开展的系统性回顾研究表明,质子治疗的靶区覆盖率优于光子放疗甚至光子调强放疗(IMRT)。质子治疗可将平均心脏剂量降低2~3倍;若质子治疗的平均心脏剂量为1 Gy,则传统3D适形放疗(3DCRT)的剂量为3 Gy,IMRT则为6 Gy。
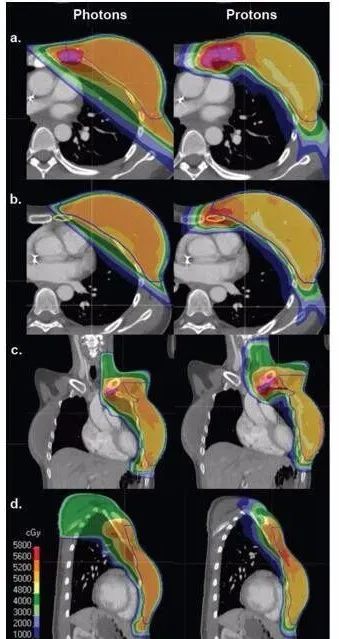
1左侧为光子治疗,右侧为质子治疗。光子治疗的内乳淋巴结和深部胸部的覆盖率受到心脏和肺照射剂量的限制。
(a)左乳内淋巴结增强区的等剂量云;(b)下乳内淋巴结区的等剂量云;(c)锁骨上区累积剂量为45.0 Gy;(d)左乳累积剂量为50.4 Gy,内乳淋巴结增强区累积剂量为57.6 Gy。
如左侧数据所示,左侧乳腺癌患者在接受放射治疗后比右侧乳腺癌患者更容易发生心血管疾病。
左图显示了与 X 射线或光子疗法相比,质子疗法治疗晚期乳腺癌期间身体接受的辐射量。颜色表示接受辐射的身体区域。与 X 射线相比,质子治疗显著降低了对心脏和周围健康组织的辐射剂量。
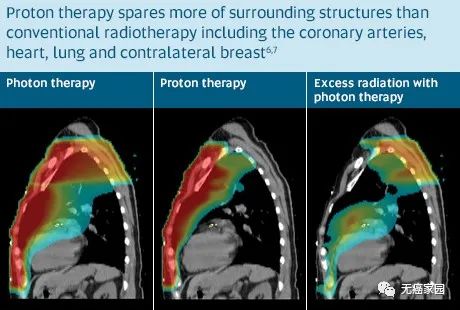
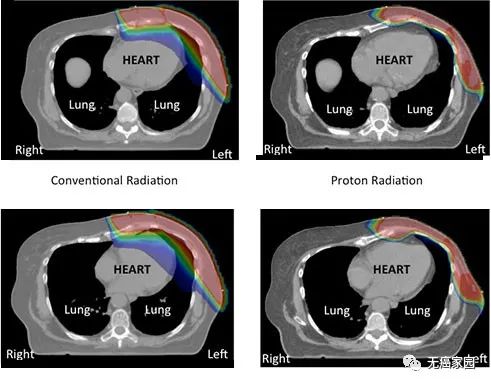
图 传统光子疗法(左)与质子疗法(右)的放射范围对比
质子疗法能够减少心脏损伤与肺损伤
质子治疗肺癌
2022年2月27日,国家癌症中心公布了大家翘首以盼的中国最新癌症报告。2016年,中国约有241.35万人死于癌症。肺癌是男女癌症死亡的最常见原因。位列第一的癌症当属肺癌(65.7万),其次是肝癌(33.6万)、胃癌(28.9万)。
胸部放射治疗可能会产生不良副作用,影响附近的肺、心脏和食道功能,从而对生活质量和生存产生不利影响。因此,在选择最佳治疗方案时必须考虑治疗相关的肺部、心脏和食管并发症。
对于 IB-IV 期和复发性非小细胞肺癌患者,质子放射治疗比 3D-CRT 和 IMRT 降低了急性≥3 级食管炎和肺炎的发生率,但各队列之间的总生存期无统计学差异。最近发表的一项研究还表明,与 IMRT 治疗的 II 期非小细胞肺癌患者相比,PSPT/IMPT 治疗的患者发生急性≥2级食管炎的风险较低,并且急性≥2级心脏毒性和急性≥2级肺炎的风险有降低的趋势。
另一项倾向匹配研究报告称,与接受 IMRT 治疗的局部晚期非小细胞肺癌患者相比,PBSPT治疗的患者发生 4 级辐射引起的淋巴细胞减少症的风险较低。
质子治疗食道癌
食道非常靠近许多敏感器官,如心脏、肺和脊髓。这个位置使医生很难提供治疗癌细胞所需的规定剂量的辐射,同时尽量减少对治疗部位附近健康组织的有害照射。
这就是为什么质子疗法可以成为治疗食道癌的一个特别好的选择。质子在目标肿瘤内沉积最高剂量的辐射,然后停止。与传统的 X 射线放射治疗不同,这意味着没有出口剂量。此外,使用笔形束扫描(PBS)-最精确的质子治疗形式,医生可以将辐射精确地对准食道的目标区域。
有两项倾向匹配研究表明,对于 I~IV 期食管癌患者,与 3D-CRT/IMRT 相比,质子放射治疗 (PBSPT) 与 4 级淋巴细胞减少症的发生率显著降低相关。
唯一发表的随机 IIB 期临床研究报告称,与 I 期 IMRT 组相比,PSPT/IMPT 组中肺、心脏、肝脏和淋巴细胞的显著剂量节省导致总毒性负担和术后并发症评分降低。
质子治疗头颈癌
对于 T1-4N0-3 期鼻咽癌,一项回顾性病例匹配研究表明,与 IMRT 治疗的患者相比,IMPT 治疗的患者对胃造口管置入的要求较低,这可能是由于 IMPT 的口腔剂量较低所致。
有报道称,T1-4N0-2期鼻咽癌和鼻窦癌患者的质子放射治疗导致放射治疗结束时和治疗后1个月时胃造口管插入和阿片类止痛药的需求量较低,这也可能是由于与 IMRT 相比,口腔、食道、喉和腮腺的平均剂量显著减少。
Alterio 等学者分析了 T3-4N0-2 期鼻咽癌患者的结果,结果表明接受 PBSPT 加强治疗的患者发生急性 3 级黏膜炎和急性 2 级口干症的风险显著降低。
另一项患者报告的结果研究还表明,与 IMRT/体积调制弧疗法 (VMAT) 治疗的 I-IVA 期口咽癌患者相比,在治疗1年后,PBSPT 治疗的患者口干评分显著降低,头颈疼痛减轻,具有统计学意义,这可能是由于口腔结构的显著剂量较少所致。
质子治疗中枢神经系统癌症
01、成人中枢神经系统癌症
对于颅脊髓照射 (CSI),Gunther 等学者的报道称,PSPT CSI 治疗的患者发生急性 1~3 级黏膜炎的风险低于 3D-CRT-CSI 治疗的患有 CNS 受累/复发的白血病/淋巴瘤/骨髓瘤患者。
Brown等学者证明,对于 M0~4 期髓母细胞瘤患者,与光子 CSI 相比,质子 CSI 与急性胃肠道和血液疾病风险较低相关。质子 CSI 患者急性胃肠道疾病风险的降低,包括体重、2 级恶心/呕吐和食管炎相关的医疗管理,很可能是由于食管、胃和肠的剂量显著减少。质子 CSI 患者急性血液病(骨髓抑制)风险降低,包括外周白细胞 (WBC)、血红蛋白和血小板下降较少,这主要是由于平均椎体剂量显著降低。质子 CSI 患者的 1 级贫血发生率也显著低于光子 CSI 患者。
02、小儿中枢神经系统癌症
总体上来说,适合接受放疗的群体基本都适合质子治疗,对于儿童肿瘤和各种复发难治性肿瘤,质子治疗优势更加明显。儿童处于生长发育期,对放射线非常敏感,大量的正常组织受照射后,可能会对发育产生影响,而质子治疗的精准性恰好可以极大减小这类副作用。
有研究报告称,随着时间的推移,质子放射治疗的智商没有显著下降,但光子放射治疗的患者在颅脊髓和局部放射治疗中的智商得分均显著降低且稳步下降。
在一项机构研究中,在标准和高危儿科髓母细胞瘤患者中,PSPT CSI 和 3D-CRT CSI 联合 IMRT 强化治疗的原发性和中枢性甲状腺功能减退症发生率无显著差异。然而,这项研究的延长随访时间(治疗后中位 5.6 年)表明,PSPT CSI 治疗患者的原发性甲状腺功能减退症风险低于 3D-CRT CSI 联合 IMRT 加强组的患者。
对于 CSI 后辐射引起的血液毒性,最近发表的一项多机构回顾性研究表明,与光子 CSI 相比,DSPT CSI 与儿童髓母细胞瘤患者的多变量分析相比,可减少急性血液毒性,包括白细胞减少、淋巴细胞减少和贫血。
Song 等发现国家癌症中心的儿童脑肿瘤(主要是髓母细胞瘤)患者中,质子 CSI 组的≥3级血小板减少症、血小板输注和腹泻的发生率低于光子 CSI 组。治疗后1个月,质子 CSI 与光子 CSI 相比,白细胞和血小板减少发生率低。
理性看待质子重离子治疗
一旦患癌,抗癌就成了终身的“事业”。但是有的癌友却认为癌症治疗结束、甚至是治愈后,抗癌就完成了,如果这样想的话,说明对抗癌还是不太了解。
因为无论是哪种癌症,在治疗结束后都要面临一个不容忽视的问题:治愈后的生存质量!
治疗肿瘤的目的,不仅要求治愈肿瘤,提高患者的生存率,而且应尽可能地使患者在治疗后保持正常器官和组织的良好生理功能和患者较高的生存质量。而质子治疗不仅能够在治疗部分肿瘤时达到与手术相媲美的疗效,还能保障患者较高的生存质量,可谓是鱼与熊掌同时兼得!
尽管目前质子治疗费用较高,但随着技术的普及,小编相信这一新技术必将逐步降低而惠及大众。尤其是我国部分地区将质子治疗纳入医保的进程正在加速,相信不远的将来,会有更多癌友用上这一先进的抗癌新技术。
在质子重离子治疗领域,目前全球范围内比较发达的国家是德国、日本、美国等国家。这里值得一提的是,日本的质子治疗水平与美国、德国不相上下,治疗案例多、经验丰富,然而费用却是这些顶尖治疗中心中最低的,远低于美国、德国,甚至低于国内,约为15~25万之间,而国内的质子费用约为30万,因此,日本医疗花费四国最低,更具性价比。若患者想要咨询质子治疗,无癌家园质子专家会诊中心也可为病友们进行权威质子方案评估)。
此外,小编还要提醒患者,在精准医疗时代,癌症的治疗毫无疑问应当更加个性化,不能只局限于一种疗法、一种技术。质子治疗也不能“包治百病”,而是癌症综合治疗的可选择手段之一。充分结合手术、药物治疗、放射治疗等多种手段对患者进行综合治疗,才是患者获得更好预后的保障。

































 首页
首页 咨询
咨询 方舟新药
方舟新药 营养商城
营养商城