日本BNCT硼中子俘获疗法治疗癌症,正在悄然改变患者的命运
一、手术、化疗之外,癌症治疗迎来"第七种选择"
几十年来,手术、化疗、放疗、靶向、免疫成为癌症治疗的“六驾马车”。这些手段让无数患者延续了生命,但也让人清楚地感受到癌症的“高复发、高痛苦、高风险”。
尤其对于复发性头颈癌、脑胶质瘤、黑色素瘤等难治性肿瘤,传统治疗的空间越来越小,许多患者被医生告知“已无可治方案”。
然而,在日本,一种融合核物理学与分子医学的精准放射疗法——硼中子俘获疗法(Boron Neutron Capture Therapy,BNCT)正在书写新的可能。
日本厚生劳动省已于2020年正式批准BNCT用于治疗无法切除或局部复发的头颈癌,并将其纳入日本医保体系。这意味着,BNCT不再只是“实验室里的未来”,而是真实进入临床,为患者提供治疗的全新选择。
二、什么是BNCT?一句话揭示核心原理
如果用一句话形容BNCT,那就是:“让癌细胞自己爆炸,同时让健康细胞毫发无伤。”
BNCT的治疗过程分两步走:
1、注射含硼药物(硼-10):这种药物会像“间谍”一样潜入癌细胞,而健康细胞几乎不摄取。
2、照射中子束:医生用加速器产生的中子照射身体,当中子碰到癌细胞内的硼-10时,会瞬间发生核反应,释放出α粒子和锂离子——能量强大,但射程却极短,约为一个细胞直径(<10微米)。
这意味着能量仅在癌细胞内部释放,精准到“细胞级别”的爆破,不会殃及相邻的健康组织。
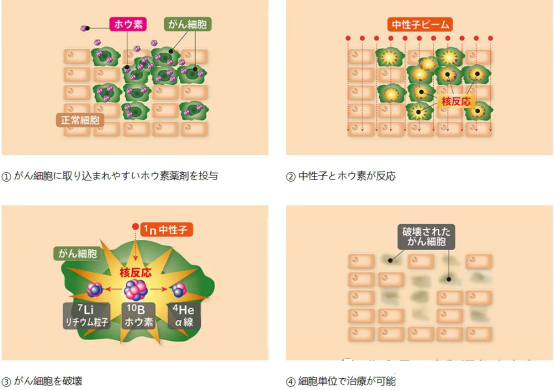
硼中子俘获疗法的治疗原理
三、BNCT的三大技术支柱:药物、中子源与剂量控制
1️、含硼药物:精准定位的"导航弹头"
BNCT离不开含硼药物的精准递送。目前日本使用的主要药物为BPA(对羟基苯丙氨酸硼酸)衍生物。
这种分子天然能够被癌细胞的活跃代谢机制优先吸收。研究显示,肿瘤组织中硼的浓度可达正常组织的3~4倍以上。
这一步相当于为每个癌细胞“安装定位器”,确保中子照射时能定向引爆。
2️、加速器中子源:医院级"核反应堆"
以往BNCT依赖核反应堆产生中子,受限颇多。如今,日本使用的多为加速器式中子源——安全、稳定且适用于医院环境。
住友重工业、日立等企业研发的加速器系统,可在医院内独立运行,不会产生放射废料,堪称BNCT普及的关键。
3️、剂量控制:以毫米计算的精准打击
中子照射量、粒束形态、角度、能量分布都需精准计算。医生需根据患者CT/MRI影像模拟肿瘤吸收剂量,通过专用系统即时控制束流能量。
日本南东北BNCT研究中心的数据显示,经过精密参数控制后,治疗部位剂量分布误差已控制在±2%以内。
四、疗效数据:多个国际研究验证其有效性
BNCT的疗效已得到多国临床数据支持。多项研究值得关注:
✅ 日本II期临床研究(复发性胶质母细胞瘤)
研究对象:27例复发性恶性神经胶质瘤患者。
●1年生存率达79.2%;
●中位总生存期(OS)为18.9个月。
✅ 日本头颈癌BNCT医保研究
2020年起,日本大学、关西BNCT联合医疗中心和大阪医科药科大学联合治疗的复发性头颈癌患者中,大量病例显示显著缓解。
多数患者仅接受一次照射(约30~60分钟),肿瘤即明显缩小。
✅ 2025年《Radiotherapy and Oncology》发表的首个皮肤血管肉瘤I期试验
患者数:10例。
●180天内客观缓解率(ORR)达70%;
●平均肿瘤缩小率77.5%;
●1年总生存率(OS)达90%。
该研究是全球首个基于加速器系统完成的皮肤肉瘤BNCT人体试验。
✅ 胃癌、乳腺癌的个案突破
一位日本72岁胃癌术后复发患者,经化疗失败后接受BNCT治疗,肿瘤显著缩小,达到部分缓解(PR)。
另一篇刊登于《Cureus》的研究显示,一名复发性乳腺癌患者在接受加速器式BNCT 90天后,局部肿瘤明显缩小,且未出现放射性肺炎等严重副作用,显示出良好的耐受性与安全性。
五、BNCT的优势:精准、省时、低副作用
BNCT之所以被称为“第七驾马车”,是因为它在以下几个维度上突破了传统放疗的局限。
①精准杀伤,不误伤健康组织
中子与硼反应产生的粒子射程极短(小于10μm),意味着能量仅在癌细胞中释放,正常细胞几乎不受波及。
②疗程短,一次即可
传统放疗需25-35次,历时数周;BNCT平均仅需一次30-50分钟照射,有时最多二次即可完成疗程。
③副作用轻,生活质量提升
由于对正常组织损伤小,BNCT患者通常不会出现显著脱发、恶心、疲乏等化疗常见副作用。
部分患者在治疗当天即可返回家中。
④对复发或放疗抵抗癌症仍有效
BNCT对传统放疗不敏感的肿瘤——如黑色素瘤、胶质瘤、复发性头颈癌——表现出更佳反应。
六、适用癌种:目前已从头颈癌扩展至多种实体肿瘤
BNCT目前在日本的正式适应症为无法切除或局部复发性头颈部癌。
但根据近年来的实验与临床数据,以下癌种已初步显示疗效潜力:
●癌种应用阶段备注;
●头颈癌已获批临床纳入日本医保;
●胶质母细胞瘤II期研究阶段多中心验证中;
●皮肤血管肉瘤 / 黑色素瘤I期人体试验缩瘤率>70%;
●乳腺癌、胃癌、肝癌个案研究阶段个别显著缓解;
●儿科实体瘤实验阶段探索治疗安全剂量。
日本学者预测,BNCT未来有望扩展至肺癌、胰腺癌、骨肉瘤等更多难治性实体肿瘤。
七、治疗流程揭秘:从评估到照射仅需数天
BNCT的临床操作流程通常包括五个环节:
患者病情评估:通过CT、MRI、PET-CT判断肿瘤大小、深度、与重要组织的距离。
硼药注射:患者在治疗前静脉注入硼化合物。
影像定位与中子照射:当药物在癌细胞中富集至最高峰时,立即进行中子束照射(约30~50分钟)。
观察与随访:检查局部反应及疼痛控制。
影像复查:一般在1~3个月后通过CT评估肿瘤缩小程度。
八、日本BNCT中心:全球领先的"癌症精准实验室"
目前日本有多家BNCT治疗与研究中心已投入运营:
关西BNCT联合医疗中心(大阪医科药科大学附属医院)
→ 已成为日本BNCT医保项目核心基地;目前关西制作头颈部癌症,并且只接日本本土病人,不向国际患者开放。
南东北BNCT研究中心(福岛)
→ 配备全球领先的住友重工业加速器系统,累计治疗超过400例患者;综合南东北病院目前也是只做头颈部肿瘤,中国患者的话,要求必须有国内医生开具的盖章介绍信,必须照射区域做过放疗,必须提供彩色的放疗的剂量分布图。
筑波大学BNCT设施
→ 主要研究脑肿瘤与小儿癌症适应症。
江户川病院
→ 目前适应症是乳腺癌,以及乳腺癌以外的符合照射深度和范围的其他癌种,但是,该院因为没有头颈部外科,所以现在不接头颈部癌照射。江户川病院目前不需要介绍信,不要求必须做过放疗,病历齐全有影像光盘即可,近期开始接纳一些3级脑胶质瘤的患者照射。
九、BNCT的限制与挑战
虽然BNCT前景广阔,但现实中仍有部分限制:
有效深度有限:目前技术能量有效穿透深度约6厘米,深部肿瘤尚待优化;
设备昂贵:BNCT系统成本高,全球仅少数医院具备资质;
药物差异性:不同癌种的硼药吸收率尚未完全统一,需要进一步分子优化。
然而,随着各国研究持续推进,BNCT的硬件体积、成本、适应范围正逐步改善。
未来5年,被认为将是BNCT从“顶尖科研”走向“常规临床”的关键窗口期。
十、未来BNCT或将成为"第四代放射疗法"
科学界普遍认为,BNCT有潜力与免疫治疗、靶向治疗形成互补。
日本、美国、德国、中国已分别启动多项联合研究项目,探索BNCT联合PD-1免疫疗法的协同增效机制。
《Nature》《Advanced Materials》等期刊报道,新型纳米硼药物正在突破剂量瓶颈,让BNCT进一步迈向个性化、系统化治疗。
以目前趋势看,BNCT将不仅是日本的技术突破,更可能成为未来十年肿瘤治疗的重要方向。
十一、总结:精准与温度并存的希望疗法
BNCT的意义,不只是医疗技术的进步,更是癌症患者的新起点。
它让“精准”不再只是理想,而是通过科技实现的真实选择。
当然,能否接受BNCT治疗,仍需由专业的医疗团队综合判断病情、部位和适应性。
想要继续更详细了解日本BNCT的患者可以整理好病例资料提交到医学部进行初步评估与资料审核。
参考文献(部分)
https://pmc.ncbi.nlm.nih.gov/articles/PMC8209606/
Clinical and Translational Radiation Oncology, 2022
Radiotherapy and Oncology, 2025
PMC8209606
https://pmc.ncbi.nlm.nih.gov/articles/PMC9238127/
日本南东北BNCT研究中心官网

































 首页
首页 咨询
咨询 方舟新药
方舟新药 营养商城
营养商城