白介素(IL)15加持的GPC3-CAR-T疗法帮助患者从“零反应”到“66%控病率”,点亮实体瘤治疗曙光
磷脂酰肌醇蛋白聚糖-3(GPC3)在70%~80%的肝细胞癌(HCC)中高表达,被公认为精准靶向肝癌细胞的“黄金”靶点。近期一项I期临床研究,首次在人体中评估了“IL15共表达对GPC3-CAR-T细胞的影响”,结果显示:IL15共表达能显著提升GPC3-CAR-T细胞在患者体内的扩增能力、肿瘤内存活率及抗肿瘤活性,为肝癌等GPC3阳性实体瘤治疗开辟了新方向。
这一突破性成果,不仅让CAR-T疗法在实体瘤领域迈出关键一步,更给无数肝癌患者点亮了重生希望!相信随着研究深入,这款靶向“黄金靶点”的创新疗法必将不断升级,为更多实体瘤患者带来治愈可能,开启抗癌治疗的全新篇章!

▲截图源自“Res Sq”
GPC3-CAR-T疗法点亮实体瘤希望,疾病控制率超66%
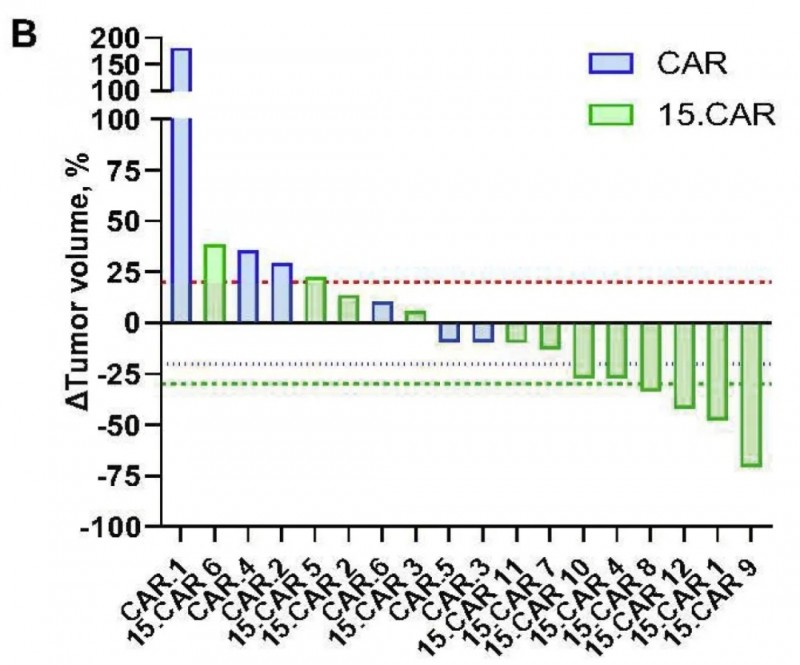
该研究中,6名CAR队列患者输注DL2剂量细胞(3×10⁷CAR-T细胞/m²)后,未检测到客观反应,仅3例病情稳定(SD)。与之相反,12名以相同剂量输注15.CAR-T细胞的患者,根据RECIST标准评估,4例达部分缓解(PR)、4例病情稳定(SD)。
在SD患者中,15.CAR4与15.CAR10患者的肿瘤负荷减少超26%;15.CAR7患者虽未达到RECIST标准,但残留肿块缩小约12.8%(详见下图A),且PET摄取值显著降低,为其抗肿瘤活性提供了证据(详见下图B)。
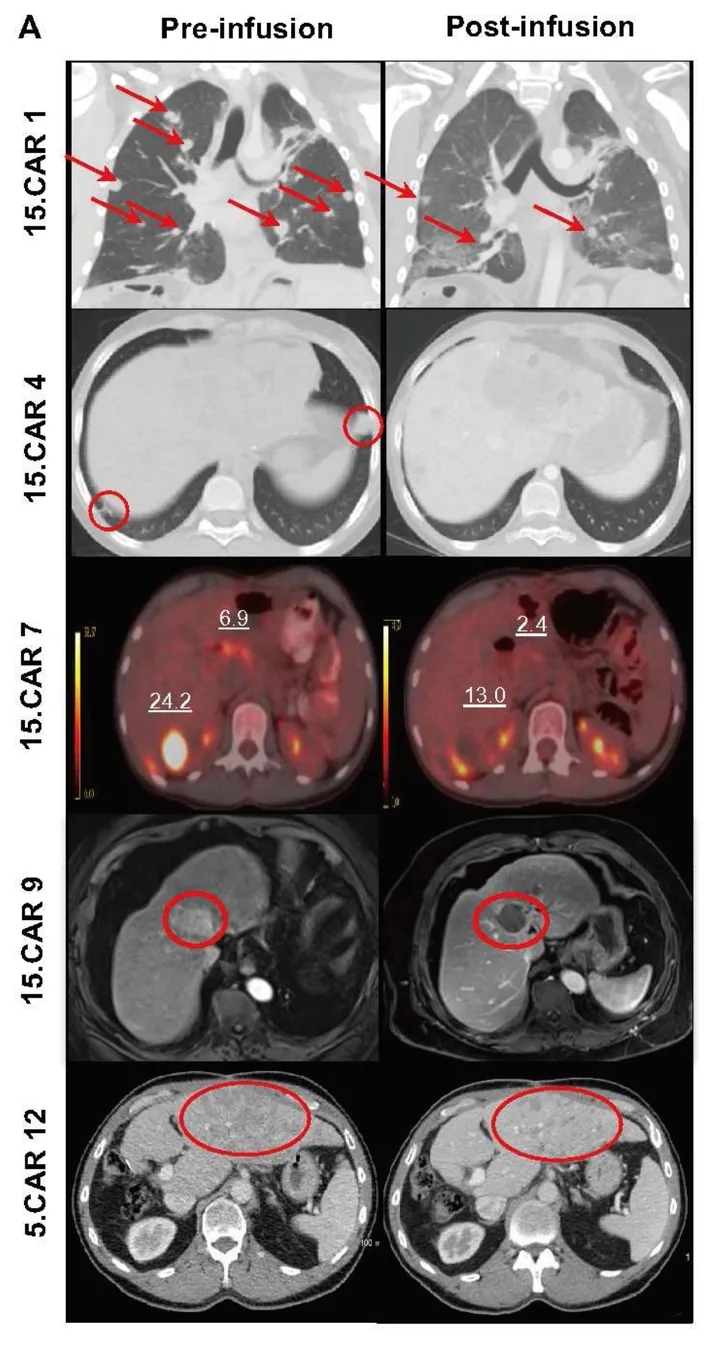
▲图源“Res Sq”,版权归原作者所有,如无意中侵犯了知识产权,请联系我们删除
此外,2名有治疗反应的患者为AFP分泌型肿瘤,均出现AFP水平显著降低(详见下图C)。其中15.CAR9患者的肝肿瘤MRI显示完全坏死,经图像引导取样证实,其原发性肝肿瘤几乎完全坏死。
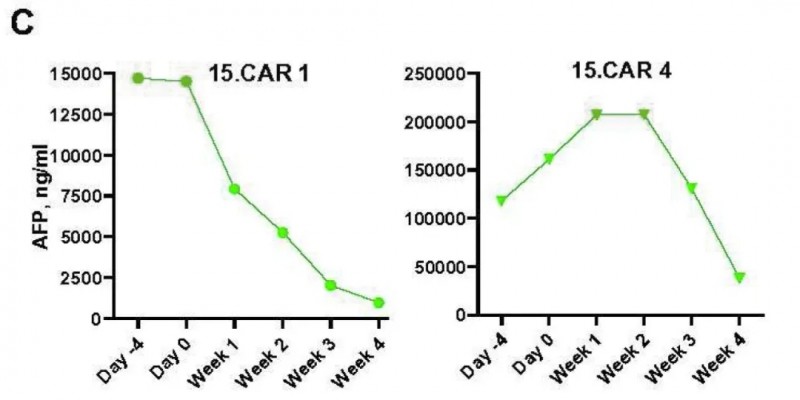
▲图源“Res Sq”,版权归原作者所有,如无意中侵犯了知识产权,请联系我们删除
总体来看,15.CAR-T细胞治疗患者的疾病控制率(SD+PR)达66%(8/12),客观缓解率为33.3%(4/12)。
CAR-T疗法:精准追杀癌细胞的"活体药物"
CAR-T细胞疗法(嵌合抗原受体T细胞疗法)是一种基于T细胞的新型细胞免疫治疗技术。该疗法通过基因转导技术,将抗原特异性嵌合抗原受体(CAR)导入T细胞,使其成为可精准识别肿瘤的“导航头”——既能产生即时抗肿瘤效应,又能形成长期免疫记忆。
其独特优势在于,突破了传统免疫治疗对主要组织相容性复合体(MHC)的依赖,可直接识别癌细胞表面的特异性抗原或蛋白质,有效规避肿瘤细胞因MHC抗原下调导致的免疫逃逸。CAR-T细胞的标准化制备流程如下:
1、细胞采集:从患者外周血中分离提取T细胞。
2、基因改造:利用逆转录病毒、慢病毒等载体,将CAR基因导入已激活并扩增的T细胞。
3、体外扩增与质控:对CAR-T细胞进行大规模培养,并开展严格的质量检测(包括活性、纯度、安全性等指标)。
4、回输治疗:将改造后的CAR-T细胞回输至患者体内,启动抗肿瘤免疫反应。
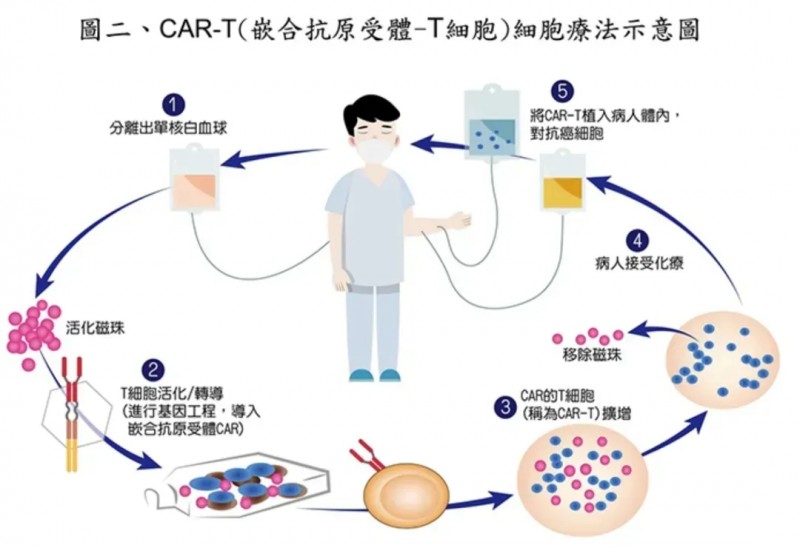
▲图源“TBCF”,版权归原作者所有,如无意中侵犯了知识产权,请联系我们删除
▼临床前及临床试验中,CAR-T细胞疗法的潜在靶向抗原
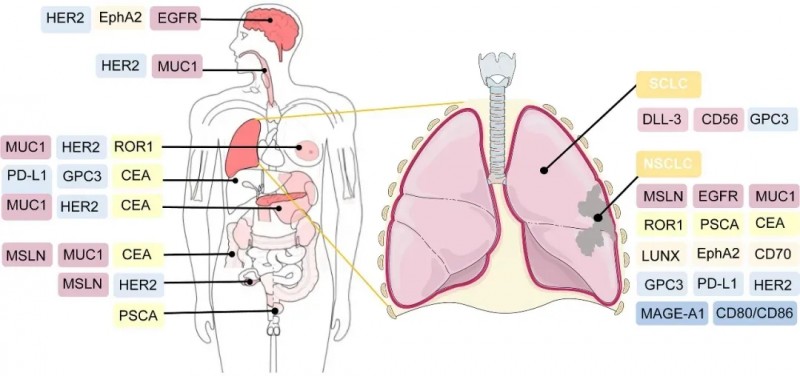
▲图源“frontiers”,版权归原作者所有,如无意中侵犯了知识产权,请联系我们删除
小编寄语
CAR-T细胞疗法经过数十年的发展,已成为肿瘤治疗领域的新兴支柱,作为肿瘤免疫细胞疗法中的佼佼者,在治疗血液肿瘤方面的成绩有目共睹。如今CAR-T技术也已发展到了第五代,国内外相继有13款产品获批上市。CAR-T疗法的出现打破了传统的肿瘤治疗模式,肿瘤免疫疗法也成为了继手术、放化疗后的第四类肿瘤治疗方法。
好消息是,中国已成功研发出多款针对多款血液肿瘤及实体瘤的CAR-T疗法,并在国内多家知名癌症中心启动临床,想明确自身靶点或寻求CAR-T等新型疗法帮助的患者,可将完整的病理报告、治疗经历等资料,提交至医学部,进行初步评估或了解详细的入排标准。
参考资料
[1]Steffin D,et al.Interleukin-15-armored GPC3-CAR T cells for patients with solid cancers. Res Sq [Preprint]. 2024 Apr 3:rs.3.rs-4103623. doi: 10.21203/rs.3.rs-4103623/v1. Update in: Nature. 2024 Nov 27.
https://pmc.ncbi.nlm.nih.gov/articles/PMC11030543/

































 首页
首页 咨询
咨询 方舟新药
方舟新药 营养商城
营养商城