程序性死亡受体1(PD-1)/程序性死亡受体配体(PD-L1)抑制剂,如pembrolizumab(派姆单抗),nivolumab(纳武单抗)和atezolizumab(阿特朱单抗),也相继成为NSCLC的一线或二线治疗策略,而耐药进展是癌症治疗的主要挑战之一。
据报道,EGFR 突变的腺癌TKI(酪氨酸激酶)治疗耐药后有转换成小细胞肺癌的可能。在初始病理诊断中可能存在两种癌细胞,但仅诊断出来非小细胞肺癌。然而,小编查阅文献时发现有研究报道,用PD-1抑制剂治疗期间将晚期NSCLC转化为SCLC的两个病例。
病例1,一名65岁男子有胸腔积液,细胞学检查为IVa期肺腺癌。他接受了六个周期的卡铂和培美曲塞联合治疗,然后维持培美曲塞单药治疗。在培美曲塞治疗9个周期后出现疾病进展,进而转为nivolumab治疗。在经过五个周期的nivolumab治疗之后,病情又进展。
第五个周期后的扫描显示疾病进展随着左下叶结节肿块和几个纵隔淋巴结的大小增加。左肺肿块的CT引导核心活检显示肿瘤细胞对突触素,CD56和CAM 5.2呈阳性,对嗜铬粒蛋白免疫染色呈阴性,这与SCLC一致。基于此,他开始用卡铂和依托泊苷治疗。两个周期后扫描显示左下肺叶结节和纵隔淋巴结有反应。
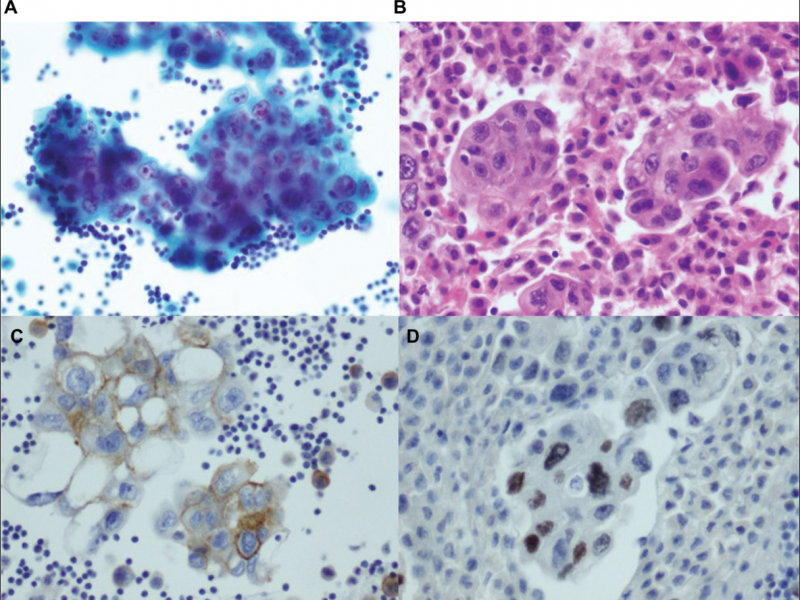
图1胸腔积液的抽吸涂片(A)和细胞块(B)切片由多组恶性上皮细胞组成,具有高度多形核,不规则的核轮廓,突出的核仁和中度至丰富的泡沫细胞质。
注意:这些恶性细胞对BerEp4(C)和TTF-1(D)免疫组化染色呈阳性。该发现与肺原发性转移性腺癌一致。
案例2,一名68岁的男子被诊断出患有两个原发灶NSCLC,并接受了切除术。在几个月后复发,参加临床试验接受了四个周期的卡铂,紫杉醇和pembrolizumab三药联合治疗,并有部分反应。之后继续接受pembrolizumab单药治疗,并在30个周期后出现疾病进展。
在他第31个周期的门诊访问期间,随访CT扫描显示右侧气管和右侧肺门淋巴结肿大的间期出现。在pembrolizumab上检测到新的突破性病变,需要对新疾病进行再次活组织检查。令人惊讶的是,病理学揭示了富含细胞的恶性细胞,偶尔会出现挤压伪影。免疫组织化学染色对CD56,突触素,嗜铬粒蛋白和CAM5.2呈阳性,与小细胞肺癌一致。然后,他接受了四个周期的卡铂和依托泊苷,然后对胸部进行了明确的放射治疗。自诊断为肺癌以来,他在18个月内继续做好临床治疗,没有疾病进展迹象。
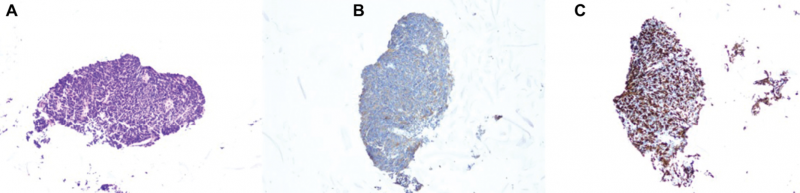
图2左肺肿块的核心活组织检查显示恶性上皮细胞片呈现多形性和染色质较多的细胞核,染色质,以及细胞质稀少(A)。
注意:很容易看到核成型,凋亡小体和有丝分裂活动。这些恶性细胞对CAM 5.2,突触素(B)和CD56免疫组织化学染色呈阳性。Ki-67标记(C)~70%-80%的肿瘤细胞。该发现与小细胞癌一致。
【讨论】
在这两种情况下,在重新活检时发现小细胞组织学特征,这是由疾病进展的放射学迹象引起的。检查点抑制剂的使用可以与“假进展”相关,其中随着肿瘤大小的增加和/或新病变的发展,在成像中出现初始进展迹象,随后是持续治疗的放射学反应。这是一种罕见的现象,在NSCLC中报告为0%-5%,通常发生在治疗的几周内,几个月后不常见。被认为是由肿瘤的炎性浸润介导产生的。在我们的病例中,在PD-1抑制剂启动的最初几周之后发现了进展。此外,使用免疫相关的RECIST标准,成像检查,最终证实进展。
EGFR 突变的腺癌TKI(酪氨酸激酶)治疗耐药后有转换成小细胞肺癌的可能,约3%-14%。此外,ALK抑制剂克唑替尼耐药也有转换成小细胞肺癌的报道。而PD-1抑制剂耐药转换为小细胞肺癌很少报道。
【转化原因分析】
① 从NSCLC到SCLC的组织学转化可以通过存在共同细胞前体来解释,相关的分子机制包括RB1,TP53突变和MYC扩增的丧失。
② 初始病理学上遗漏了小细胞成分。肺癌分为SCLC、腺癌,大细胞,鳞状细胞,梭形细胞或巨细胞癌,特别是当用于初步诊断的病理材料有限时。Nicholson等人在28%经手术切除的SCLC患者标本中发现混合组织学,其中最常见的是大细胞癌(16%),其次是腺癌(9%)和鳞状细胞癌(3%)。
③ 当肿瘤具有不同的组织学时,可以考虑诊断第二种原发性肺癌,在我们的病例中不能排除第二种原发性肺癌的可能。每年有1%-2%的成功的治疗后的速率为NSCLC患者和6%的SCLC成功治疗后发生第二原发癌。
④ 因为耐药而转化为SCLC,是基于SCLC不易受检查点抑制剂治疗的前提。虽然nivolumab联合或者不联合ipilimumab(伊匹单抗)的选择已被纳入NCCN指南中作为SCLC的二线治疗选择,但PD-1 / PD-L1抑制剂在SCLC中的功效的证据仍然有限。MSI-H(微卫星不稳定性-高)的SCLC可以选择pembrolizumab进行后续治疗。
全球肿瘤医生网温馨提示:肺癌治疗发生耐药后一定要积极进行基因检测或者组织影像学检查,却准耐药原因,针对性用药。肿瘤的进展与发展瞬息万变,虽然NSCLC有多线治疗选择,但是一定要确定耐药的发生原因,方可用药。尽管NSCLC转SCLC的几率很低,但是,谁能保证不会发生呢?
https://www.dovepress.com/non-small-cell-to-small-cell-lung-cancer-on-pd-1-inhibitors-two-cases--peer-reviewed-fulltext-article-LCTT
































 首页
首页 咨询
咨询 方舟新药
方舟新药 营养商城
营养商城