国产通用型CART细胞疗法凭83%高缓解率炸场,亮剑血癌、肺癌、肠癌、胰腺癌等
据科济药业(CARSGEN)官网消息,2025年11月3日,两款异基因CAR-T候选药的临床数据正式公布,一款是针对多发性骨髓瘤的CT0596(靶向BCMA),另一款则是针对针对非霍奇金淋巴瘤的CT1190B(靶向CD19/CD20)。
这两款药物不仅展现出可靠的安全性,更传来了令人振奋的疗效信号。对于复发/难治性肿瘤患者来说,更是一则暖心的好消息,国产创新药的突破,正让战胜病魔的希望变得越来越真切!

▲截图源自“CARsgen”
国产通用型CAR-T里程碑时刻!科济双产品突破两类血液肿瘤治疗瓶颈
CT0596:多发性骨髓瘤CR/sCR率达37.5%
CT0596是基于CARsgen公司专有THANK-uPlus™平台开发的一款同种异体BCMA靶向CAR-T疗法,目前正通过研究者发起的临床试验(IIT)评估其治疗恶性浆细胞肿瘤的疗效,适用于复发/难治性多发性骨髓瘤(R/RMM)及浆细胞白血病(PCL)。该疗法已初步展现良好耐受性与令人鼓舞的疗效信号,预计2025年下半年提交研究性新药(IND)申请。
截至2025年6月24日,其公布的临床试验(NCT06718270)已纳入8例复发/难治性多发性骨髓瘤(R/RMM)患者,所有患者均在剂量递增阶段接受CT0596输注。患者既往治疗线数中位数为4.5线(范围3-9线),中位随访时间2.56个月(范围:0.9-5.9个月),且全部可进行疗效评估。
结果显示:5例患者达到部分缓解(PR)及以上疗效:3例(均接受全剂量淋巴清除方案)达到完全缓解/严格意义上的完全缓解(CR/sCR),1例达到非常好的部分缓解(VGPR),1例达到部分缓解(PR);6例患者在第4周实现微小残留病灶(MRD)阴性,无患者出现疾病进展。其中1号患者持续处于sCR状态,MRD阴性已近6个月,且所有8例患者均观察到CAR-T细胞扩增。
CT1190B:非霍奇金淋巴瘤客观缓解率达83.3%
CT1190B是基于CARsgen公司THANK-uPlus™平台开发的一款CD19/CD20双靶向同种异体CAR-T细胞疗法候选药物,正于多项研究者发起的临床试验(IIT)中开展评估,适用于复发/难治性非霍奇金淋巴瘤(R/RNHL)等多种适应症。
截至2025年10月17日,已报告的临床试验(NCT07053670、NCT06734871)共纳入14例患者,其中3例为滤泡性淋巴瘤(FL)、3例为套细胞淋巴瘤(MCL)、8例为弥漫性大B细胞淋巴瘤(DLBCL)。剂量递增研究已完成,初步确定了推荐的淋巴细胞清除方案和细胞剂量。
在“氟达拉滨30mg/m²×3天+环磷酰胺500mg/m²×3天”的淋巴清除方案下,3例FL患者均达到完全缓解(CR)。
在推荐淋巴清除方案“氟达拉滨30mg/m²×3天+环磷酰胺1000mg/m²×2天”下,共纳入8例患者:MCL患者2例(细胞剂量6×10⁸)、DLBCL患者6例(细胞剂量分别为3×10⁸1例、4.5×10⁸1例、6×10⁸4例)。疗效数据显示,6例可评估患者的客观缓解率达83.3%,其中4例达到CR(2例MCL、2例DLBCL),1例DLBCL患者达到部分缓解(PR)。该方案下6×10⁸细胞剂量组共纳入6例患者,4例可评估疗效,3例均达到CR。
此前(2025年9月12日),第十九届中华医学会血液学大会上,就曾披露过CT1190B治疗复发/难治性套细胞淋巴瘤(R/R MCL)的初步临床数据。
该研究首批入组的两名R/R MCL患者,在接受氟达拉滨+环磷酰胺方案的淋巴清除化疗后,均接受了同等剂量的CT1190B治疗。截至数据截止日,一名患者在治疗第4周的肿瘤评估中达到完全缓解;另一名患者输注后第11天血液学指标恢复正常,符合出院标准,目前仍在门诊随访,暂未到疗效评估节点。

▲图源“CARsgen”,版权归原作者所有,如无意中侵犯了知识产权,请联系我们删除
CAR-T/CAR-DC疗法开启实体瘤治疗新篇章
除上述两款治疗血液肿瘤的通用型CAR-T 疗法外,近年来多款针对实体瘤的 CAR-T 疗法,以及一款新型 CAR-DC 疗法均已进入临床研究阶段。从血液肿瘤到实体瘤的治疗覆盖,从经典 CAR-T 到创新 CAR-DC 的技术突破,多元抗癌疗法的持续推进正不断打破治疗瓶颈,为更多深陷困境的癌症患者点亮治愈希望,奏响精准免疫治疗的奋进乐章!
CLDN18.2靶向CAR-T:助胰腺癌患者达完全缓解
Claudin18.2(CLDN18.2)是紧密连接蛋白CLDN18的亚型,在多种恶性肿瘤中广泛表达,尤其以消化系统恶性肿瘤为主,其中胰腺肿瘤表达率达60%,胃肠道腺瘤达80%。此外,CLDN18.2在肺腺癌、食管癌、卵巢癌中也有表达,是极具应用潜力的热门癌症靶点。
一项应用CT041(针对CLDN18.2阳性实体瘤的自体CAR-T候选产品)治疗胰腺癌的临床研究,曾报道过一个振奋案例。该患者是一位75岁pT2N0期胰腺癌患者,既往接受手术联合S-1单药化疗后疗效不佳,出现肺部肿瘤进展,基于其CLDN18.2表达水平为3+/60%,遂成功入组临床试验。
结果显示:CT041治疗第4周,患者达到部分缓解(PR);后续肺转移靶病灶完全消失,进一步达到完全缓解(CR),截至2023年7月最后一次随访,肿瘤控制情况持续良好。
▼该患者在CT041治疗前后,肺部病变的放射学评估

▲图源“BMC”,版权归原作者所有,如无意中侵犯了知识产权,请联系我们删除
CEA CAR-T暴击结直肠癌,70%患者病情稳定
癌胚抗原(CEA)是胃肠道癌症的高灵敏度标志物,在结直肠癌(CRC)的组织及血清中广泛表达。其核心优势在于,除胃肠道恶性肿瘤外,CEA仅在上皮细胞面向管腔的顶端膜面低水平表达,且该区域难以被免疫细胞触及,这一特性使其成为CAR-T疗法的理想靶点。优先适用人群包括治疗失败、术后复发高风险及CEA指标异常的患者,覆盖结直肠癌、非小细胞肺癌、乳腺癌、胃癌、胰腺癌等多种癌症。
我国曾开展一项“CEA靶向CAR-T细胞疗法治疗CEA阳性结直肠癌的I期临床试验(NCT02349724)”。
结果振奋人心:10例既往治疗进展(PD)的患者中,7例治疗后达到病情稳定(SD),肿瘤直径仅轻微变化,其中2例稳定状态持续超30周(7.5个月)。值得一提的是,其中一个典型病例(P10患者)在接受DL4剂量CEA CAR-T治疗后,MRI证实其肝内一处病灶明显缩小(详见下图)。
▼P10患者在CAR-T治疗前(左图)、治疗4周后(右图)的MRI对比
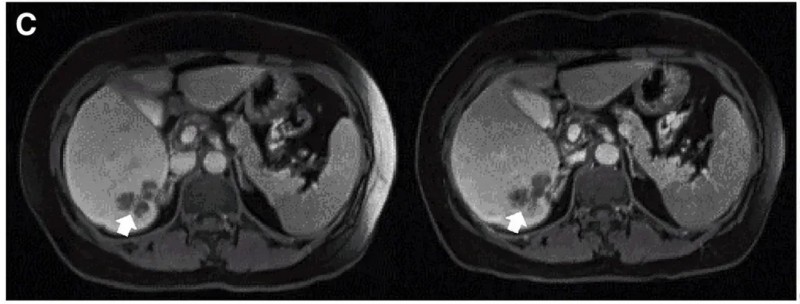
▲图源“Molecular Therapy”,版权归原作者所有,如无意中侵犯了知识产权,请联系我们删除
国产首个!C-13-X让晚期肺癌患者看见长期生存可能,疾病控制率高达93%,总生存率达71%
2025年美国ASCO大会上,我国自主研发的国内首个获临床试验许可的靶向CEACAR-T产品C-13-X,公布了其治疗晚期转移性非小细胞肺癌(NSCLC)的Ⅰ期临床试验(NCT060006390)振奋数据。该研究共纳入15例经多线治疗失败的难治性晚期NSCLC患者,所有患者均接受C-13-X输注,且全部纳入最终疗效分析。
结果显示,入组患者1年总生存率(OS)高达71.1%,整体疾病控制率(DCR)达87%(13/15),其中肺部靶病灶DCR更是攀升至93%,客观缓解率(ORR)达47%(7/15)。值得关注的是,亚组分析表明,CEA表达水平≥30%的患者缓解趋势更为显著,提示这类人群能从C-13-X治疗中获得更显著的获益。
这一亮眼数据堪称肺癌治疗领域的重大突破,不仅为CAR-T疗法攻克实体瘤(尤其是晚期肺癌)提供了强有力的初步证据,更给无数深陷治疗困境的肺癌患者点亮了全新的生存希望!
中国患者如何接受治疗?
好消息是,目前有多款CAR-T临床实验正在火热招募中,主要针对Claudin18.2、GPC3、GUCY2C、PSMA、CEA、间皮素(mesothelin)、MUC-1、BCMA、CD1、CD20等靶点。以及胰腺癌、胃癌、肝癌、结直肠癌、神经胶质瘤、肺癌、多发性骨髓瘤、多发性骨髓瘤、弥漫大B细胞淋巴瘤等癌种。
▼CAR-T细胞疗法的潜在治疗靶点
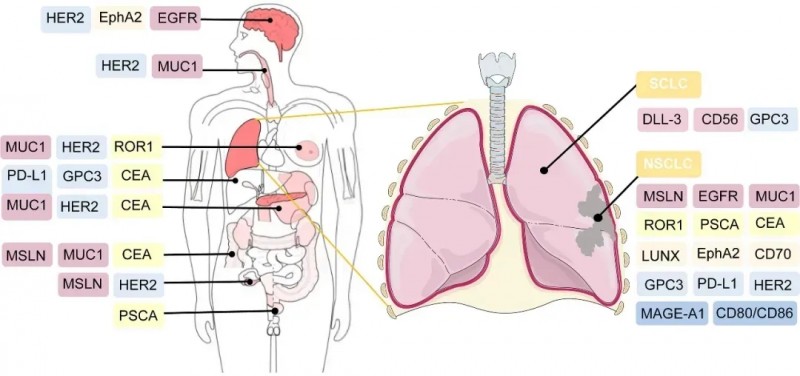
做过基因检测的患者,可自行查看基因检测报告,一旦发现存在上述突变,可将近期病理报告、基因检测报告等资料汇总后,提交至医学部,初步评估是否有机会参加相关临床试验。一旦审核通过,有机会获得”天价“疗法免费治疗的机会。看不懂检测报告或想要明确相关靶点的患者,也可联系医学部,详细解读报告或了解检测详情。
CAR-DC疗法带来突破性方案,全链条激活抗肿瘤免疫,克服抗原逃逸难题
树突状细胞(DC)是体内抗原呈递能力最强的细胞,人体内大部分DC处于未成熟状态。这类细胞兼具强迁移能力与抗原吞噬能力,能高效吸收、处理并呈递抗原;摄取抗原后会分化为成熟DC,从抗原暴露的外周组织迁移至次级淋巴器官,与T细胞接触并引发免疫应答,包括诱导特异性细胞毒性T淋巴细胞(CTL)。
基于DC细胞的核心特性,圣路易斯华盛顿大学的研究人员通过基因工程技术,构建了嵌合抗原受体树突状细胞(CAR-DC),专为实体瘤治疗设计。该CAR结构具备双重核心功能:一方面驱动DC向cDC1亚群分化,另一方面介导DC对肿瘤的特异性识别与摄取,进而实现肿瘤抗原交叉呈递,最终启动全身性抗肿瘤免疫反应。
▼DC细胞在肿瘤的杀灭过程中起核心指导作用
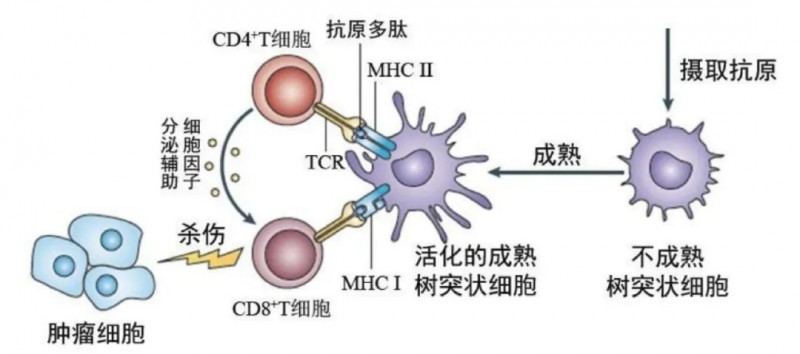
与直接杀伤肿瘤细胞的CAR-T细胞相比,CAR-DC的独特优势在于“免疫启动与全链条激活”:1)能通过交叉呈递抗原,启动T细胞对新抗原的免疫应答,其中cDC1亚群尤其擅长激活新T细胞克隆,有望攻克其他CAR疗法中常见的抗原逃逸难题。2)可特异性靶向、吞噬癌细胞,通过抗原呈递诱导T细胞免疫应答,具备靶向多种癌症的潜力。
另一类CAR-NK疗法则有不同特性:其拥有双重肿瘤杀伤机制,引发细胞因子释放综合征(CRS)的概率极低,且体内寿命相对较短,治疗风险也更低。
CAR-DC疗法已在临床前研究中充分验证有效性,可产生治疗性全身性抗肿瘤免疫反应。目前有一项针对血液系统恶性肿瘤的试验正在开展——采用CAR-T与CAR-DC联合靶向CD19的方案,治疗复发/难治性B淋巴瘤(NCT05585996)。
▼CAR-NK与CAR-DC细胞疗法

▲图源“Annals of Hematology”,版权归原作者所有,如无意中侵犯了知识产权,请联系我们删除
小编寄语
时至今日,CAR-T 细胞疗法在血液系统恶性肿瘤的治疗领域已取得突破性进展,众多患者从中受益。令人欣慰的是,近年来全球的研究人员从未停止探索的脚步,持续钻研各种新型策略,致力于降低肿瘤抗原异质性,打破免疫抑制的困境,并在胃癌、脑瘤、胰腺癌、肝癌、结直肠癌等实体瘤领域取得了突破性进展!
医学部小编也期望随着越来越多明星靶点的涌现、技术的不断革新,CAR-T疗法可以早日突破价格和癌症治疗的瓶颈,造福更多的癌症晚期患者,实现长期带瘤生存、提高生存质量、降低复发风险的美好愿景!想寻求CAR-T、TCR-T、TIL疗法等国内外抗癌新技术帮助的患者,可将病理检查报告、治疗经历、近期影像学检查等资料汇总后,提交至医学部,进行初步评估,或申请国内外抗癌专家会诊。
参考资料
[1]Zhang Y,et al. Expanding the frontier of CAR therapy: comparative insights into CAR-T, CAR-NK, CAR-M, and CAR-DC approaches[J]. Annals of Hematology, 2025: 1-13.
https://link.springer.com/article/10.1007/s00277-025-06538-0#Sec19
[2]https://www.carsgen.com/en/news/20251103/

































 首页
首页 咨询
咨询 方舟新药
方舟新药 营养商城
营养商城